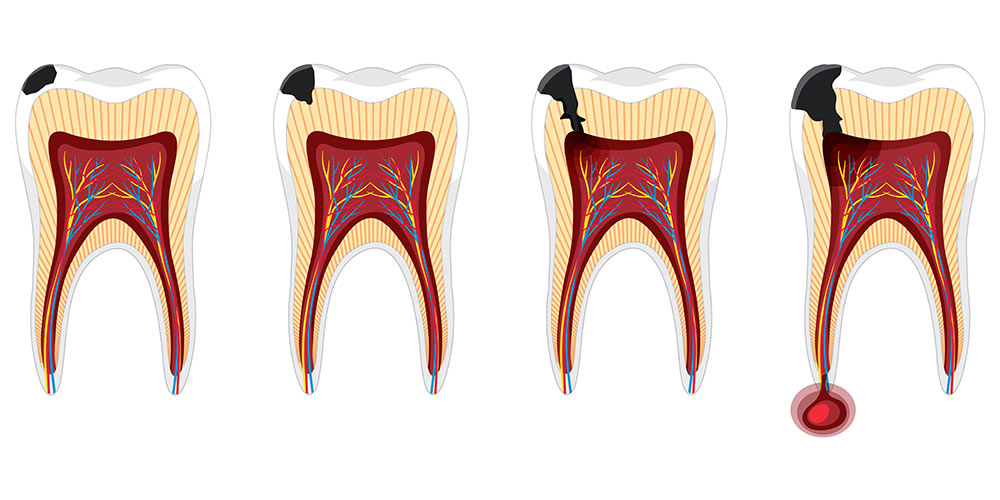
دلایل دندان درد بعد از عصب کشی
همیشه یکی از مهمترین موضوعات در مورد دندانپزشکی برای افراد احساس ترس و درد در حین انجام امور دندانپزشکی و بعد از آن است. افراد زیادی به دلیل ترس از دندانپزشکی در زمان مقرر به دندانپزشک مراجعه نمیکنند و این باعث میشود فرد به جای یک ترمیم ساده با هزینه پایین و درد کمتر، مجبور به درمانهای پیچیدهتر دندان مثل عصب کشی با هزینههای بالاتر و درد و طول درمان بیشتر شود.
حال میخواهیم به عوامل دندان درد بعد از عصب کشی بپردازیم و ببینیم ریشه این درد از کجاست و چه زمانی باید نسبت به این درد حساس شویم و مجدد به دندانپزشک مراجعه کنیم و همچنین به سوالات زیر پاسخ دهیم:
اگر بعد از عصب کشی دندان، درد ادامه داشته باشد نشانه چیست؟
آیا دندان درد بعد از عصب کشی نشانه عفونت دندان است؟
آیا دندانپزشک با وجود عفونت دندان را پر کرده است؟
اگر دندان درد بعد از عصب کشی ادامه داشته باشد و دندان به سرما، گرما و شیرینی حساس باشد نشانه این است که دندان درست عصب کشی نشده است؟
با ما همراه باشید تا به این سوالات پاسخ دهیم.
دندان درد بعد از عصب کشی در نتیجه یک جراحی کوچک
همانطور که میدانید عصب کشی نوعی جراحی کوچک به حساب میآید چون دندانپزشک در حین عصب کشی عروق و اعصابی که درون دندان وجود دارند را از میان برمیدارد و این طبیعی است که بیمار بعد از یک جراحی کوچک دچار درد و تورم شود. پس درد بعد از عصب کشی طبیعی است و نیازی به مصرف آنتی بیوتیک نیست و این درد با مسکنهای ساده از بین میرود.
نفوذ مواد التهابزا به استخوان فک
در زمان عصب کشی دندانپزشک بیشتر موادی که باعث التهاب شدهاند را از تاج دندان بیمار خارج میکند اما ممکن است مقدار کمی از این موادی که باعث التهاب شدهاند از قسمت ریشه دندان خارج شوند و وارد استخوان فک بیمار شوند که این خود باعث درد است. البته این مساله اصلا خطرناک نیست و این مواد توسط سیستم ایمنی بدن در عرض چند روز از بین میروند و از آنجا که بیمار با یک درد طبیعی مواجه است نیازی به مصرف آنتی بیوتیک نیست. دارویی که در این مواقع تجویز میشود مسکنهای ساده مثل استامینوفن و ژلوفن است و درد اکثر بیماران با مصرف همین داروها از بین میرود.
روند کلی دندان درد بعد از عصب کشی
با توجه به مواردی که در بالا به آن اشاره شد روز اول بعد از عصب کشی، احتمالا بیمار مقداری احساس درد را تجربه میکند و در روزهای آتی ممکن است بیمار تنها در هنگام جویدن احساس درد داشته باشد و بعد از آن درد به طور کلی از بین خواهد رفت. اما در بعضی موارد پس از گذشت چند هفته ممکن است بیمار هنگام جویدن احساس درد داشته باشد. در این موارد احتمال دارد ترمیم دندان بیمار نیاز به اصلاح داشته باشد که دندانپزشک این اصلاح را انجام خواهد داد و بعد از آن درد به طور کلی و برای همیشه از بین خواهد رفت و جای نگرانی وجود ندارد.
دندان درد بعد از عصب کشی هنگام گرما، سرما و خوردن شیرینی
گاهی اوقات شنیده میشود که بیماران میگویند پس از عصب کشی نسبت به سرما، گرما و یا شیرینی احساس درد دارند اما باید دانست که در اکثر موارد دندانی که عصب کشی شده است و ریشه یا کانال اضافی ندارد نسبت به این موارد هیچ گونه علامتی نخواهد داشت و به طور کلی این دندان هیچ احساس دردی برای بیمار نمیتواند به وجود آورد و باید ریشه این درد را در دندانهای دیگر و یا فک مقابل جستجو کرد.
نکته آخر
توجه داشته باشید که استرس باعث افزایش درد میشود و با توجه به مواردی که توضیح داده شد پیشنهاد میشود برای از بین رفتن درد دندان بعد از عصب کشی از آنتی بیوتیک استفاده نکنید و تنها به مسکنهای ساده بسنده کنید و این موضوع را در اسرع وقت با دندانپزشک در میان بگذارید.
همکاران ما در کلینیک دندانپزشکی سیو در محدوده رباط کریم، پرند و شهریار همه روزه آماده خدمترسانی به شهروندان عزیز هستند و بیماران میتوانند همه روزه توسط دندانپزشکان متخصص در این مجموعه تحت درمان قرار بگیرند. کلیه خدمات دندانپزشکی مثل دندانپزشکی عمومی در این درمانگاه توسط پزشکان مجرب و در صورت صلاحدید توسط متخصص ارائه میگردد.